板橋病院
手術について - 緑内障
緑内障

40歳以上のうち20人に1人が緑内障
最近の疫学調査の結果では、わが国の40歳以上のうち20人に1人が緑内障であることがわかっています。初期には全く自覚症状がないことがほとんどです。そのため、40歳以上になったら、症状がなくても検査を受けることが勧められています。
緑内障の種類について
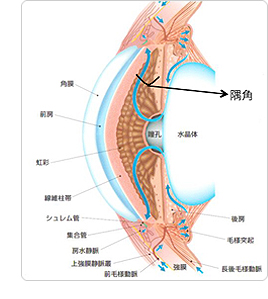
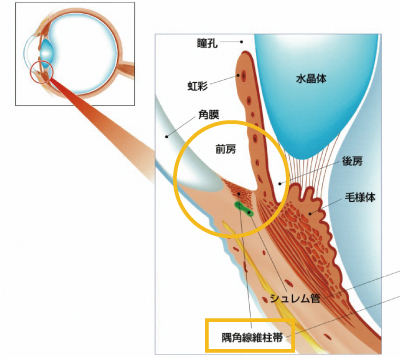
目の中には血液のかわりとなって栄養などを運ぶ、房水とよばれる液体が流れています。房水は毛様体でつくられ、虹彩と角膜に栄養を与えながら、隅角にある線維柱帯を通り、シュレム管を通って、眼の外の血管に流れ出ていきます。 この房水により眼の形状が保たれています。この圧力を眼圧といいます。正常の眼圧は10 ~21 mmHgとされています。緑内障は、この房水の流れにくい場所によって、大きく、閉塞隅角緑内障と開放隅角緑内障との2つに分けられます。
原発開放隅角緑内障(げんぱつかいほうぐうかくりょくないしょう)
(正常眼圧緑内障(せいじょうがなつりょくないしょう)を含む)
隅角にある房水の出口の線維柱帯が目詰まりを起こし、うまく房水が排出されないために眼圧が上昇し、視神経がその眼圧に負けて傷害されます。 しかし、眼圧が正常範囲内にありながら視神経が障害される「正常眼圧緑内障」もあり、視神経の血流の問題やもともとの視神経弱いことが原因と考えられています。
原発閉塞隅角緑内障(げんぱつへいそくぐうかくりょくないしょう)
房水の出口の隅角が狭くなり隅角が閉塞します。そのために房水の排出が障害され眼圧が上昇します。 急激に眼圧が上昇することもあり、これを「急性緑内障発作」といい、ある日突然、眼痛、充血、目のかすみ、頭痛、吐き気などの症状をきたします。
緑内障の検査
緑内障の検査として眼圧検査、隅角検査、眼底検査、視野検査などを行います。それらの結果から、緑内障のタイプ、障害の程度を判断して、その人にあった治療方針を決めます。 視野異常は頭蓋内病変などにも伴っておこることもあり、MRIやCT検査なども行うこともあります。入院して眼圧の日内変動を調べることもあります。
緑内障の治療
視神経はひとたび障害されると、その機能を回復することができません。しかし、眼圧を下げることができれば、その進行を止めたり、遅らせたりすることができます。そのため、緑内障は早期発見・早期治療が重要です。
点眼薬・内服薬
使用する薬は、緑内障のタイプ、眼圧の程度、全身の病気、薬が体に合うかどうかなどを総合的に評価して決めます。何種類かの点眼剤を組み合わせて処方することもあります。
レーザー治療
レーザー治療には虹彩光凝固・隅角光凝固・隅角形成術などがあります。
手術
緑内障手術について
 緑内障治療の第一選択は薬物治療ですが、
緑内障治療の第一選択は薬物治療ですが、
- 薬物治療でも眼圧が下がらない場合
- 薬物治療が奏功しても緑内障が進行する場合
- 点眼管理が困難であったり、薬剤アレルギーがある場合等では、レーザー治療や手術療法を行います。当科では様々な手術を行うことが可能です。
- レーザー治療はマイクロパルスレーザーを用いた毛様体光凝固術で眼圧下降を目指します。(サイクロG6・CYCROG6)
- 手術が必要となる患者様の多くは隅角線維柱帯での房水の流れが悪くなることが多く、主に線維柱帯をターゲットとした手術を行っております。
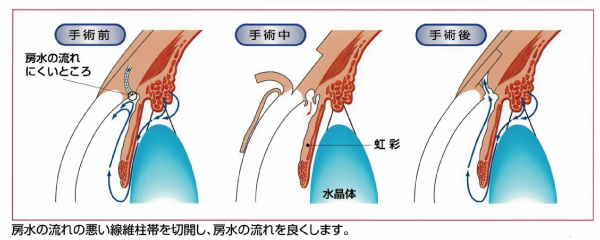
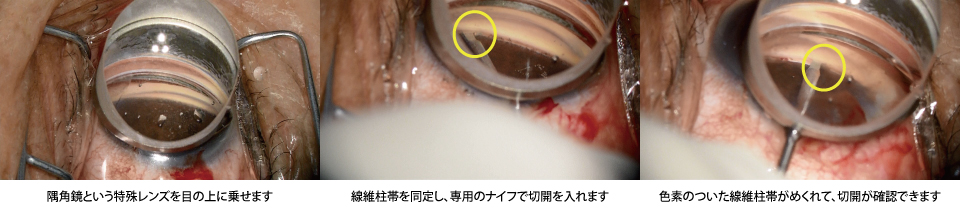
トラベクロトミー(線維柱帯切開術)
房水の流出抵抗を下げる手術です。現在は眼内から手術器具を用いて抵抗の原因である線維柱帯を切開し、新たな房水の出口を作成します。
眼圧下降効果はトラベクレクトミーに劣るものの、手術時間が短く、術後の合併症が少ない術式です。また、白内障の併用手術との相性が良い手術です。
合併症:術後前房出血、一過性高眼圧など
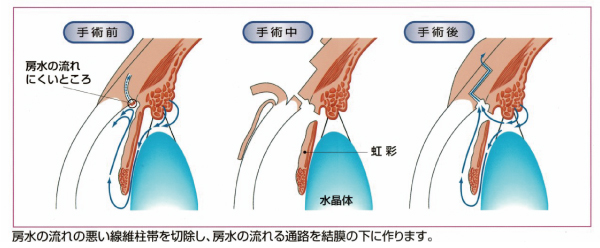
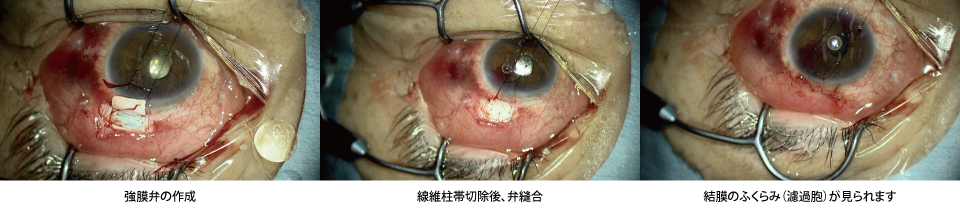
トラベクレクトミー(線維柱帯切除術)
眼の外から強膜を切開し、強膜弁を作成をします。露出した
線維柱帯を切除し、新たな房水の出口を作成します。強い眼圧下降効果があり、様々な緑内障の形に適応があります。
合併症:術後低眼圧、濾過胞炎、乱視の増加、悪性緑内障など
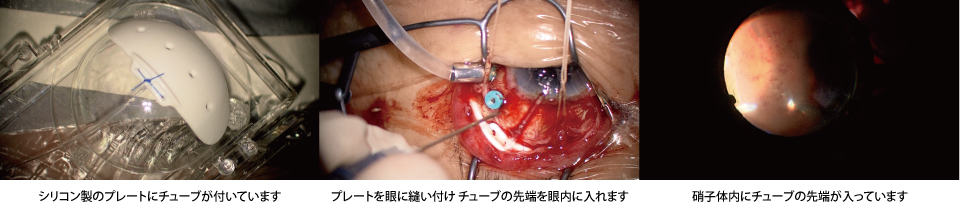
チューブシャント手術(緑内障インプラント手術)
他の緑内障手術で眼圧下降が不十分であった症例や、血管新生緑内障や角膜移植後の緑内障など難治性の緑内障の治療を得意とする術式です。
眼内にチューブを入れ、チューブの中を通った房水は、眼の後ろに設置したプレートに向かって流れていきます。このような人工的なデバイスを眼に留置するため、インプラント手術と呼ばれます。
眼圧下降効果はトラベクレクトミーと同等からやや劣るものの、術後の合併症が少なく長期成績の良い術式です。
合併症:眼球運動障害、一過性高眼圧など
手術の合併症
合併症は非常に少ないのですが、100%安全とはいいきれません。感染症には特に感染に注意する必要があります。濾過胞は結膜で覆われていますが、この結膜はとても薄く細菌などにより感染を起こす危険があります。
術後数年経ってから起きることもあります。充血する・眼が痛い・見にくいなどの症状がありましたら早めに受診してください。
手術の目的は眼圧を安定して下げることですが、どうしても手術後すぐは、眼圧は安定しません。低眼圧、すなわち眼圧が下がりすぎた場合、眼球の形体を維持できなくなり見にくくなりますので、
眼球を圧迫する眼帯をして房水が流れすぎないようにしたり、もう一度、傷口を縫い直したりします。
高眼圧は、手術で作った創が閉じかけると生じます。その場合は、創を縫った糸を切るためにレーザーをしたり、眼を押してマッサージをして眼圧を調整します。
手術前の準備について
手術前に外来で全身検査(採血、心電図、レントゲン写真)と眼の検査を行います。これは手術可能かどうか確認するためのものです。 検査で異常がみつかった場合は、手術を延期または中止し、状態が万全であることを確認してから、再度手術の予定をたてることになります。
手術後について
緑内障は手術を受けても治療が終わったわけではありません。手術はあくまで眼圧をコントロールするための手段です。術後も定期受診と点眼薬や内服薬は正しく続けてください。 なにか病気や薬に対してわからないことや不安なこと・希望することなどあれば遠慮せず担当医師に相談してください。
入院中
手術前日に処置や検査を行います。手術後は毎日診察をします。入院は術式にもよって変わりますが日帰りから1週間程度が目安です。眼圧の経過によって処置をし、状態が安定してから退院になります。
退院後の再診について
退院後は約1週間後に最初の受診となります。その後は徐々に受診の期間が延びてきます。

